これからの生殖医療② 着床前スクリーニング(PGS)part 1
こんにちは、中村嘉宏です。
前回はゲノム医学発展のブレークスルーとなった新世代シークエンサーのお話をしました。
この器械の登場により、それまで何年もかかった個人の塩基配列が数日で解読できるようになり、全遺伝子レベルでの解析が可能となりました。そうして、胚細胞の染色体数の検査『PGS(: Preimplantation Genetic Screening 』が登場したのです。近頃ではPGT-A(: Preimplantation Genetic Testing for Aneuploidy)とも言われるようになりました。
この検査を日本語では着床前スクリーニングと呼んでいます。
さて、近年、移植の中で凍結融解胚盤胞移植が最も多いことを踏まえ、ここから先は胚盤胞(胚盤胞移植)を前提に説明を進めていきます。
そもそも胚盤胞とは着床寸前の状態で、受精後約5日培養した受精卵です。胚盤胞より先の状態には、体外で育てられません。また、全ての受精卵がこの段階に達するわけではなく、条件のよい場合でも受精して胚盤胞になる確率は50%以下です。すなわち胚盤胞とは、体外で培養した受精卵の最終段階であり、受精した卵子のなかでも生命力の強い受精卵だと言えるでしょう。
染色体数が正常な胚、異常な胚
では、このように生命力の強い胚盤胞は、どの程度の割合で正常なのでしょうか?
ここでは正常を「染色体数が正常なこと」とします。その確率は年齢によって変化し、胚盤胞まで育っても35歳で2個に1個、40歳を超えると4個に1個の胚盤胞しか染色体数が正常ではないのです。(下図)
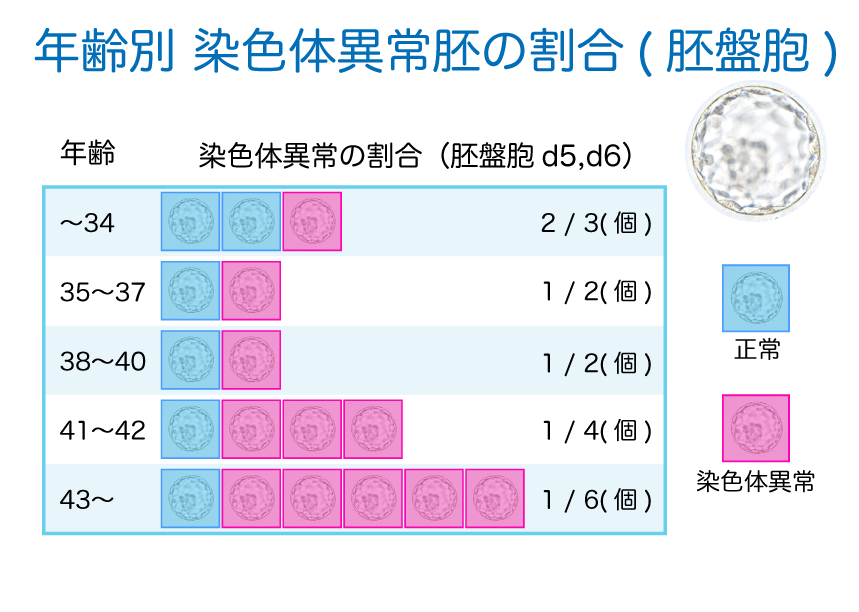
染色体数が異常な胚盤胞は、着床しないか、着床してもほとんどが流産します。
形態(見た目)のいい胚盤胞から移植をしていきますが、染色体異常があるかないかは胚盤胞の見た目だけではわかりません。
現時点では、胚盤胞の染色体検査をせずに「移植して結果(妊娠するかどうか)を見る」という方法をとっています。
1回に移植する胚盤胞の数は通常1個です。
40歳ぐらいの方が4回胚移植したと仮定して、正常染色体数の胚を戻している確率が1/4ですから、4×1/4です。
胚盤胞を4個、順番に毎月移植するなら4ヶ月必要になります。そもそも毎月移植できるとは限らず、流産した場合など2〜3ヶ月間、次の治療を始めることができないこともあります。
それと同時に年齢を重ねるごとに、妊娠率が低下します。
仮に1回の採卵で4個の胚盤胞ができたとしても(これはかなり条件が良い場合です。)、妊娠の確率は1/4を切ります。現実には染色体数が正常でも着床するとは限らないので、胚移植1回あたりで出産までいたる確率は10%ぐらいです。
正常染色体数の胚に選別し、妊娠可能性の低い胚や流産する胚移植をある程度回避できることを期待されています。そして、染色体数が正常な胚盤胞で妊娠が成立しなければ、より早く2回目の採卵に進むことができます。
30代後半から40代前半の体外受精を受けている方には、切実な問題であり染色体異常胚の移植を避けることは、喫緊の課題です。
では、どうやって胚細胞の染色体が異常かどうかを調べるのでしょうか?
ここで活用されるのが、PGS(Preimplantation Genetic Screening)あるいはPGT-A(Preimplantation Genetic Testing for Aneuploidy)という方法なのです。
長くなってきたので今週はここまでにしましょう。
次回へと続きます。
