当院は2020年1月に「反復体外受精・胚移植(ART)不成功例、習慣流産例(反復流産を含む)、染色体構造異常例を対象とした着床前胚染色体異数性検査(PGT-A)の有用性に関する多施設共同研究」の研究分担施設として承認されました。PGT-Aは、胚移植あたりの妊娠率を上昇させ、流産率を低下させる画期的な検査として、期待されています。
PGT-A(着床前胚染色体異数性検査)

PGT-Aとは
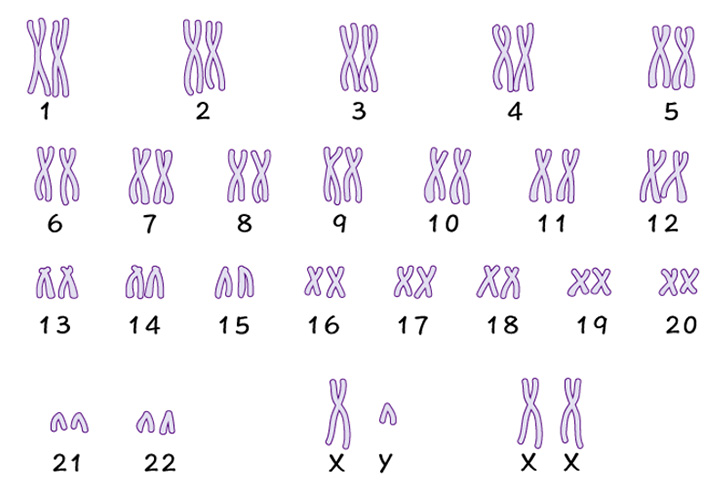
PGT-A(Preimplantation Genetic Testing for Aneuploidy)とは、体外受精によって得られた胚(受精卵)の染色体の数を、胚移植する前に網羅的に調べる検査です。ヒトの場合、23対46本の染色体を持っています。1〜22番までの染色体を常染色体といい、2本ずつのペアーになっています。残りの1対は性染色体といい、男女を決定する染色体です。男性ならXY、女性ならXXの組み合わせになります。
それぞれの染色体の数が一本多かったり一本少なかったりすると着床しない、あるいは流産することがわかっています。そのため、欧米など諸外国では流産を防ぐ目的で既にPGT-Aが実施されています。一方、日本では日本産科婦人科学会が「命の選別につながる」との倫理的配慮からPGT-A(当時はPGSと呼ばれていました)の実施を認めていませんでした。しかし、国内でもPGT-A(PGS)実施を求める声が高まっていることを受け、その有用性を評価するために今回の共同研究が企画されました。
PGT-Aの方法
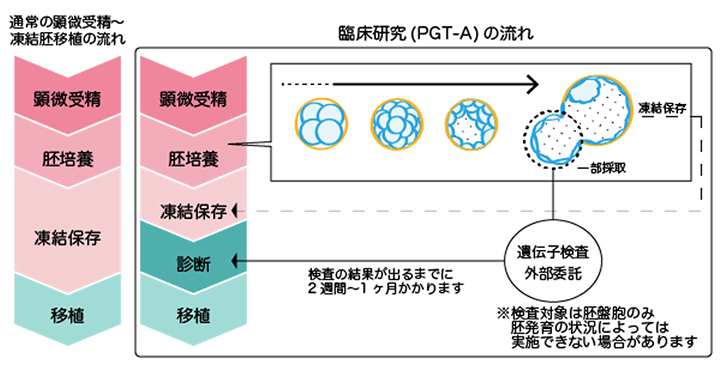
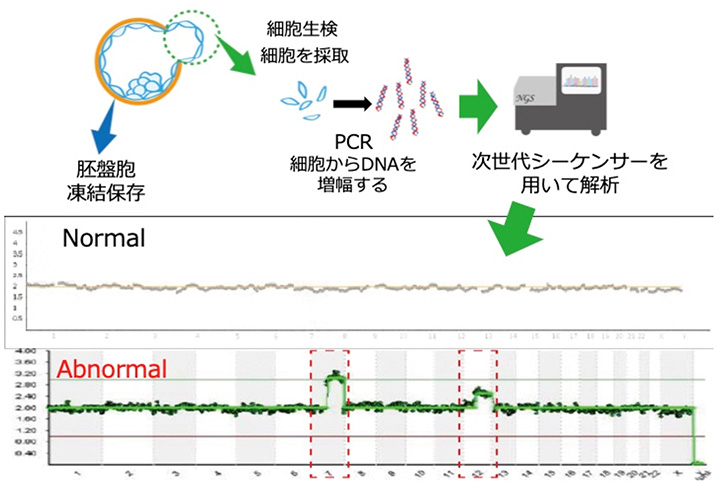
通常の体外受精と同じように採卵を行い、顕微授精により受精した胚を胚盤胞まで培養します。そして、栄養外胚葉(胎盤になる細胞)から細胞を5個程度採取します(この操作を生検といいます)。生検をした後の胚盤胞は一旦凍結保存します。一方、採取した細胞は検査機関に提出し、次世代シークエンサー(NGS)という機械で染色体数を調べます。
後日、染色体数検査の結果を元に、移植の可否について医師から説明を行います。
PGT-A(PGS)の手順
本研究の主旨
本研究に先立って、2017年から2018年にかけて実施された日本産科婦人科学会のパイロット試験(日本産科婦人科学会PGS特別臨床研究)の結果は、以下のとおりでした。Human Reproduction( Volume 34, Issue 12, December 2019, Pages 2340–2348)
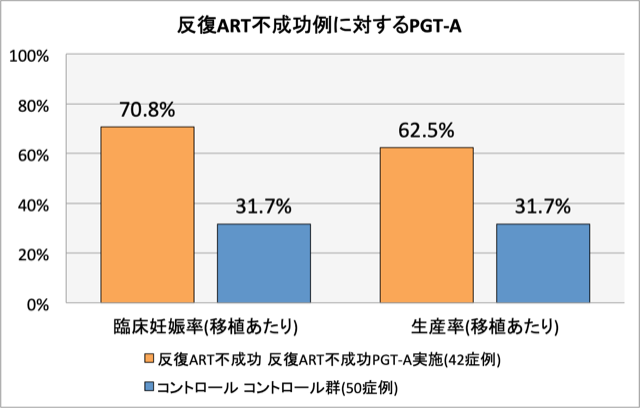
上記のように、反復ART不成功例において、PGT-Aをした群で妊娠率、出産率が大きく上昇しています。
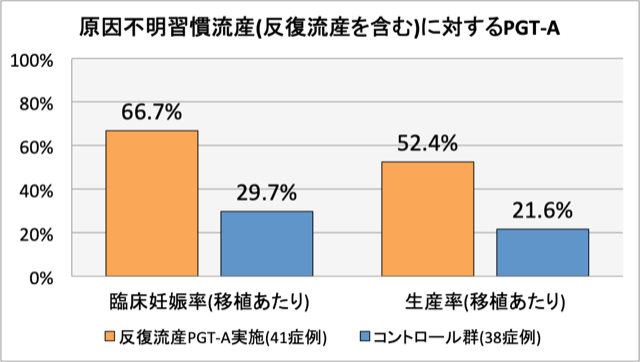
上記のように、反復流産例でも、PGT-Aをした群で妊娠率、出産率が大きく上昇しています。
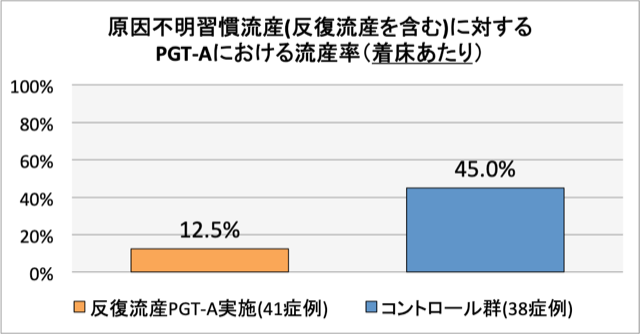
反復流産例でPGT-Aを施行した群では、臨床妊娠後の流産率が低下していることがわかります。
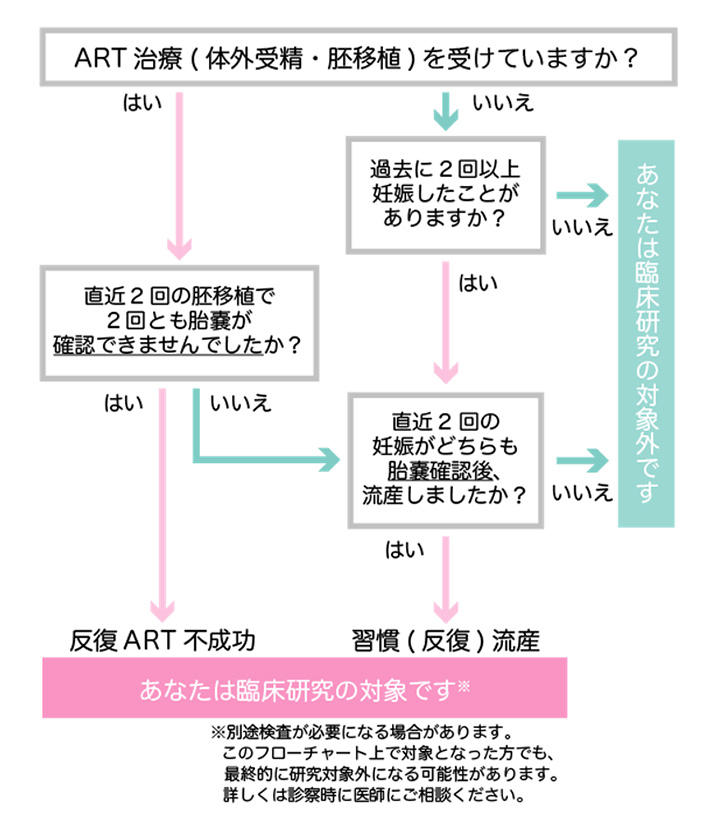
これらの結果は、あくまでも小規模(PGT-A症例計83例)を対象とした研究であるため、PGT-Aの有用性をより正確に判断するために今回の臨床研究が企画されました。この臨床研究は日本産科婦人科学会の研究計画書に従って実施されるため、参加には一定の条件があります。対象は、主に「反復してARTが不成功」の方と、「反復流産」の方の中から選ばれます。
反復ART不成功の場合
直近の胚移植で2回以上連続して臨床的妊娠※に至らなかった方が対象です。それ以前の妊娠や流産の有無は、参加条件に関係しません。
※臨床的妊娠とは子宮内に胎嚢(赤ちゃんが入っている袋)が確認できた状態を言います。
反復流産の場合
直近の妊娠で2回以上連続して臨床的流産※を経験した方が対象です。体外受精による流産だけでなく、自然妊娠で流産となった場合も含みます。
※臨床的流産とは子宮内に胎嚢(赤ちゃんが入っている袋)を確認したのち、流産に至った状態のことを言います。
この他にも、いくつかの基準があります。そのため、実際に臨床研究に参加できるかどうかについて、医師がそれぞれの症例に応じて判断します。
PGT-Aは受精卵の染色体数を調べる検査であり、現在でもその有効性(妊娠率向上や流産率の低下に寄与するか等)について議論が継続されている技術です。そのため、開始にあたっては臨床遺伝と生殖医療の専門資格を持つ医師が倫理的な配慮の元に、患者様の意思決定を支援するべく十分な遺伝カウンセリングを行います。
臨床研究参加をご希望の方は、まず診察時に担当医へ直接ご相談ください。
なかむらレディースクリニックで治療を受けられている方へのお知らせ
本研究を実施する医療機関において、PGT-Aを実施せずにART治療を受けた方々のうち、PGT-A実施症例とほぼ同じ背景を有する方の治療成績を比較対照成績として用いるため、治療成績が本臨床研究におけるデータとして用いられる可能性がありますので、ご了承ください。(個人を特定できるデータは含みません)
詳細についてはこちらをご参照ください。